Discusión del Caso. | Presentación |
Como objetivos de mi discusión propongo: 1) Plantear los problemas clínicos de nuestro paciente abordando diagnósticos diferenciales y probables complicaciones que pudieron haber causado el deceso; 2) Repasar conceptos actuales de muerte súbita cardíaca; 3)Describir la disautonomía en el paciente HIV;4) Repasar probables causas de muerte.
Lo que tenemos certificado es que nuestro paciente presentaba una tuberculosis pulmonar .
Me gustaría hacer referencia a las particularidades de la coinfección HIV/TBC. La tuberculosis es la causa de muerte de una de cada tres personas con SIDA en el mundo y una tercera parte del incremento en los casos de tuberculosis a nivel mundial se atribuye a la propagación del HIV. El impacto de la coinfección VIH y tuberculosis es bidireccional. Por un lado la primera al aumentar la carga viral acelera la progresión de la infección por VIH a SIDA y a la muerte. La infección por HIV al conducir a la declinación de linfocitos CD4 afecta la presentación clínica y evolución de la tuberculosis: promueve la progresión a enfermedad de personas infectadas con TBC ; aumenta la tasa de recurrencia; favorece las presentaciones extrapulmonares y con esputo negativo; aumenta la tasa de recurrencia; aumenta la TBC multiresistente y aumenta la mortalidad.
La presentación clínica de la tuberculosis en el paciente infectado por HIV difiere de la clásicamente reconocida en la población general. La mayor virulencia de M. tuberculosis respecto a otros patógenos oportunistas que complican la infección por el HIV determina que la mayoría d pacientes que desarrollan una tuberculosis no haya padecido todavía infecciones definitorias de sida. La afección pulmonar exclusiva se da en menos del 50% de los casos, y el resto presenta afección extrapulmonar exclusiva o mixta. El estado de inmunosupresión es el principal condicionante de la presentación clínica. Por otro lado , no podemos descartar la coexistencia de otros patógenos oportunistas debido al severo grado de inmunosupresión de nuestro paciente .
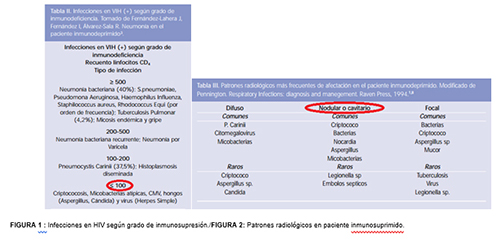
Como podemos observar en la FIGURA 1 ,con recuento menores a 100 CD4 /mm puede aparecer infecciones pulmonares por hongos (criptococo , histoplasmosis , Pneumocistis carini ) y virus (CMV) .
Si bien los hallazgos imagenológicos son bastantes sugestivos de tuberculosis , hay varias entidades que pueden cursar con imágenes nodulares como podemos observar en la FIGURA 2 . Ciertas infecciones como critptococosis , nocardiosis y si bien no figuran allí,tener siempre en cuenta las causas neoplásicas.
Me pregunto ¿ La causa de muerte de nuestro paciente puede haber sido secundaria a alguna complicación respiratoria como una bronconeumonía con insuficiencia respiratoria aguda, un síndrome de distress respiratorio agudo o una hemoptisis ? Creo que no ya que hubiese presentado síntomas respiratorios que nos hubiesen dado tiempo para tomar alguna conducta terapéutica y por otro lado , no se hallaron estigmas de sangrado al momento del deceso.
Ante el hallazgo de tuberculosis pulmonar se planteó como primer diagnóstico una tuberculosis diseminada.
Como bien se conoce el contagio se produce habitualmente por vía aerógena. La aspiración de M. tuberculosis hasta los alvéolos desencadena una serie de respuestas tisulares e inmunológicas conocidas como primoinfección tuberculosa. Cuando la infección se propaga por las vías linfáticas intrapulmonares hasta los ganglios regionales paratraqueales o mediastínicos da lugar al llamado complejo bipolar (foco pulmonar y adenopatías). En esta fase es habitual que se produzcan pequeñas diseminaciones bacilares por vía hematógena a los segmentos apicales pulmonares, riñones, hígado y huesos, que por lo general suelen controlarse localmente y que no tienen trascendencia clínica alguna. En algunos casos, sobre todo en los países con alta prevalencia de tuberculosis, la tuberculosis secundaria se debe a una reinfección exógena pese al relativo grado de inmunidad del sujeto infectado. No obstante, lo más común es la reinfección endógena por micobacterias latentes capaces de resistir ocultas en el interior de algunas células, o en pequeños focos caseosos en condiciones metabólicas adversas en un continuo equilibrio con las defensas orgánicas, que se rompe tras muchos años por alteraciones, transitorias o persistentes, de la inmunidad.
Creo que es altamente probable dicho diagnóstico tanto por los hallazgos clínicos, analíticos e imagenológicos aunque para un diagnóstico de certeza hubiera sido necesario aislar el gérmen en fluidos (sangre ,orina) o en alguna muestra histológica (biopsia ganglionar, hepática , médula ósea).
Nuestro paciente se presentó con dolor abdominal y diarrea.
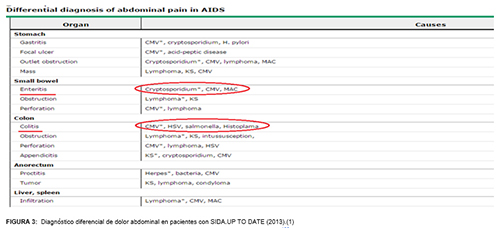
La frecuencia del dolor abdominal como síntoma en pacientes con SIDA es desconocida. Sin embargo, el dolor abdominal agudo es a menudo un hallazgo serio. En la mayoría de los pacientes el dolor abdominal está directamente relacionado con el HIV y sus consecuencias, pero las causas más comunes de dolor abdominal en la población general también deben ser considerados.
En nuestro paciente consideraría principalmente causas infecciosas (tuberculosis ,micosis ) y neoplasias (linfoma).
Los cuadros diarreicos agudos y crónicos son entidades comunes en la infección por HIV, incluso siendo enfermedades definitorias SIDA cuando ocurre por algunos patógenos en específico.

Como podemos observar en la FIGURA 4, existen causas infecciosas y no infecciosas . Dentro de las primeras es importante relacionarlas con el recuento de CD4 (FIGURA 5). Así en nuestro paciente como principales patógenos consideraríamos a las micobacterias, hongos y parásitos. Además el mismo HIV pueda causar diarrea crónica (enteropatIa por HIV). Dentro de las causas no infecciosas considero importante destacar la etiología linfoproliferativa.
A nivel del laboratorio, como hallazgo de jerarquía a nivel gastrointestinal ,presentaba alteración del hepatograma con bilirrubina normal, hipertransaminasemia leve y aumento de FAL y GGT , constituyendo un patrón de colestasis anictérica o disociada.
La colestasis es la obstrucción parcial o total del flujo biliar hacia el duodeno .Existen dos formas principales de colestasis según su clasificación anatómica: intrahepática y extrahepática.
A lo que respecta a la colestasis en el paciente HIV es un capítulo aparte. Muchas de las complicaciones hepáticas pueden deberse a la alta prevalencia de coinfección con virus de la hepatitis B (VHB) y virus de hepatitis C (VHC) o con el uso significativo de alcohol, pero otras condiciones únicas de la población HIV como la hepatotoxicidad descripta para la terapia antiretroviral, infecciones oportunistas y enfermedades malignas contribuyen a perjudicar la calidad de vida y requieren evaluación y manejo apropiado.
Infecciones: angiomatosis bacilar (< de 200 CD4) ; micobacterias atípicas (< de 50 CD4) en el contexto de enfermedad sistémica ; tuberculosis ; micosis (criptococosis , histoplasmosis y coccidioidomicosis).
Neoplasias: Sarcoma de Kaposi secundario a metástasis hepáticas en el 33 a 40 %; linfomas(< de 200 CD4).
Enfermedades del árbol biliar: Se ha considerado a varios patógenos como causa de colangiopatía VIH. Cryptosporidium y CMV intervienen, de forma individual o conjunta, en el 94% de los pacientes. La colangitis esclerosante puede ocurrir hasta en el 10% de los pacientes con sida infectados por Cryptosporidium . Otras causas menos frecuentes (<10%) son M. avium-intracelulare, I. belli, Cyclospora, y C. neoformans. Las neoplasias son una causa poco frecuente de colangiopatía, destacando el sarcoma de Kaposi y el linfoma. En estos casos suele haber ictericia evidente. La obtención de tejido mediante biopsia (duodenal, de la ampolla de Vater, conductos biliares o hepática) permite identificar un patógeno hasta en el 75 % de los casos.
Si bien nuestro paciente tenía antecedente de consumo etil y drogas había abandonado hace 2 años. No consumía fármacos hepatotóxicos de manera habitual . Se realizaron serologías virales para VHC y VHB que fueron negativas .Además se realizaron estudios por imágenes (ecografía abdominal , TAC de abdomen c/c y colangio RMI) que no detectaron litiasis ,ni alteraciones a nivel de la vía biliar. Con su antecedente interpreto dicho cuadro de colestasis intrahepática crónica de probable origen infiltrativo asociado a infección oportunista (probable TBC) sin poder descartar otras etiologías (micóticcas, parasitarias , neoplásica).En este caso hubiera sido útil una punción biopsia hepática (BHP).
A nivel imagenológico abdominal se evidencia una alteración en la perfusión hepática del lóbulo derecho .El hígado recibe un doble aporte sanguíneo procedente del lecho portal (75%) y de la arteria hepática (25%), conectados entre sí (vía transinusoidal, transtumoral o peribiliar). Las alteraciones vasculares hepáticas constituyen un amplio espectro de baja prevalencia con diferente etiopatogenia que se clasifican dependiendo del vaso afectado, de la existencia o no de alteraciones parenquimatosas hepáticas o de patologías ajenas al hígado que influyen en el drenaje sanguíneo de éste. Las principales causas de disminución del flujo portal son la invasión tumoral o infecciosa, compresión, ligadura quirúrgica, síndromes de hipercoagulabilidad o mieloproliferativos. El paciente presenta conglomerados ganglionares múltiples con compresión de vena porta causando un flujo filiforme .Interpreto dicha alteración como causal de este hallazgo.
Se barajó a la hepatitis isquémica como diagnóstico diferencial pero se descartó ya que el cuadro no era de inicio súbito , no hubo situaciones de hipoflujo (shock séptico/cardiogénico) ni alteraciones analíticas acordes (LDH elevadas , hipertransaminasemia severa > 1000).
Otros hallazgos a nivel imagenológico fueron : múltiples adenopatías que formaban conglomerados a nivel abdominal con centro necrótico (retroperitoneal principalmente).Estos pueden tener múltiples etiologías (infecciosas ,neoplásicas) sospechando en nuestro paciente linfoma y tuberculosis principalmente .Una vez más , el estudio histológico hubiese sido definitorio. Además a nivel renal se observaba hipodensidades bilaterales corticales de márgenes no definidos pudiendo ser compatibles con afección infecciosa o linfomatosa. La tuberculosis renal generalmente suele causar alteraciones a nivel excretor principalmente. Para estudiar el compromiso a nivel de dicho órgano hubiese sido de utilidad tomar urocultivo seriados para detección de BAAR y eventualmente biopsia renal.
Me pregunto si la causa de muerte puede haber sido secundaria a alguna complicación gastrointestinal como un abdomen agudo (perforación intestinal, obstrucción intestinal ) o una hemorragia digestiva masiva. Descarto esta posibilidad ya que un abdomen agudo da otra signo-sintomatología que generalmente otorga tiempo para tomar una conducta de urgencia y por otro lado el paciente no tenía causas conocidas para presentar una hemorragia digestiva y no había estigmas de sangrado al momento de encontrar el cuerpo.
Me gustaría hacer referencia a la insuficiencia suprarrenal (IS) . La causa más frecuente de IS primaria en países industrializados es la adrenalitis autoinmune (Enfermedad de Addison), que constituye un 80 a 90% de los casos. En países no industrializados la tuberculosis permanece como la principal causa. Asimismo, la insuficiencia suprarrenal es una complicación bien conocida del HIV tanto en etapas tempranas como tardías y puede deberse a lesión directa ocasionada por el virus, infecciones oportunistas, neoplasias, anormalidades de citoquinas relacionadas con esta enfermedad y las alteraciones adquiridas en la sensibilidad tisular a glucocorticoides.
Nuestro paciente presentaba los antecedentes (TBC/SIDA) ,síntomatología compatible y a nivel analítico presenta hiponatremia que es el disturbio hidroelectrolítico que aparece en el 80% de los casos si bien no se acompaña en esta oportunidad de hipokalemia , hipoglicemia ni hipotensión. Hubiese sido útil un dosaje de cortisol sérico (diagnóstico con valor <3 ug/dL) .Como situación de stress cursaba un proceso infeccioso crónico y la internación si bien no son procesos tan agudos y severos (como una cirugía por ej) para desencadenar una crisis adrenal . Considero esta como una etiología posible por una necrosis /hemorragia bilateral masiva por una infección oportunista.
Cuando la tuberculosis se presenta en forma diseminada puede cursar como una “sepsis tuberculosa gravissima”, cuadro caracterizado por presentar shock séptico y falla orgánica múltiple. Es más común en pacientes inmunodeprimidos y se asocia frecuentemente a tuberculosis miliar. El shock séptico asociado a la infección micobacteriana estaría relacionado con la producción de factor de necrosis tumoral alfa, factor que juega un rol mayor en estos pacientes, el cual es estimulado por un componente de la pared celular del Mycobacterium tuberculosis denominado lipoarabinomanano, un glicolípido que puede enlazar leucocitos y modular la respuesta inmune. También el bacilo produce lipopolisacáridos que pueden provocar sepsis a través de un mecanismo semejante a las bacterias Gram negativas, aunque el mecanismo exacto aún no está determinado.
Considero esta causa poco probable como causa de muerte ya que si bien el paciente evolucionaba febril, se encontraba estable sin signos de sepsis incipiente que nos hiciera sospechar una evolución fulminante.
Ahora bien , ¿nuestro paciente falleció de manera súbita ?
Se considera muerte súbita (MS) la que ocurre de manera inesperada dentro de la primera hora desde el inicio de los síntomas o si se produce en ausencia de testigo cuando el fallecido ha sido visto en buenas condiciones menos de 24 h antes de hallarlo muerto. (3)
Otra definición un poco más integradora desde la medicina legal la define como “aquel deceso de causa no violenta ya sea que sucede sorpresiva y rápidamente antes de lograr recibir atención hospitalaria que permita establecer un diagnóstico preciso; o bien ,que se encuentre fallecido a un paciente en aparente buen estado de salud previo o portador de una enfermedad aguda o crónica cuyo desenlace fatal era altamente improbable haciéndola imposible de certificar por el médico tratante”.(4)
Nuestro paciente 24 hs antes del deceso fue visto por los médicos de guardia con un estado clínico estable y si bien presentaba una enfermedad crónica no podemos decir que la muerte era altamente improbable ya que nos encontrabamos ante un paciente severamente inmunosuprimido con una infección generalizada.
Cuando hablamos de MS nos referimos a la etiología cardíaca principalmente, pero no debemos olvidar las causas neurológicas como pueden ser los eventos cerebrovasculares, entre otros. Además existen causas reversibles de paro cardiorespiratorio (PCR) que deben tenerse en cuenta conocidos como las 5H : hipoxia, hipotermia, hipo/hiperkalemia / , tóxicos , acidemia y as 5T: neumotórax hipertensivo ,tromboembolismo pulmonar , taponamiento cardíaco ,trombosis miocárdica y tóxicos.


La muerte súbita es un problema de salud público a nivel mundial. En el 2008 ocurrieron 17.3 millones de muertes por enfermedades cardiovasculares, de las cuales 7.3 millones fueron por cardiopatía isquémica; es probable que el 30% de estos fallecimientos fueran de forma súbita, lo que representa 2.19 millones de muertes súbita/año (FIGURA 8) .

La mayoría de los casos de muerte súbita suceden en pacientes con factores de riesgo para cardiopatía isquémica, sin diagnóstico de enfermedad cardiovascular; el segundo grupo son los portadores de alguna cardiopatía, pacientes que pueden estar recibiendo atención médica pero que no tienen características de alto riesgo para muerte arrítmica; y el tercer grupo son los supervivientes de un paro cardíaco súbito o los que se han detectado con alto riesgo para muerte arrítmica .
La fibrilación ventricular (FV) y la taquicardia ventricular (TV) son las arritmias responsables del mayor número de casos de paro cardiaco súbito. Otros ritmos responsables son la asistolia y la actividad eléctrica sin pulso. Para que se presente un episodio de FV o TV se requiere la participación de sustratos y disparadores de arritmias. Los sustratos más importantes son la isquemia, la fibrosis miocárdica,y las anomalías genéticas. Varios disparadores de arritmias están involucrados, entre los que podemos encontrar: 1) Incremento en la actividad del sistema nervioso autónomo, en la actividad neurohumoral, del sistema renina angiotensina e incremento en el nivel de catecolaminas circulantes; 2) Factores hemodinámicos como aumento de presión telediastólica, de la poscarga, de tensión de la pared ventricular y estiramiento de las fibras de miocardio ventricular; 3) Alteraciones hidroelectrolíticas como hiponatremia, hipocalemia, hipocalcemia, hipomagnesemia y deshidratación; 4) Hipoxia; 5) Acidosis; 6) Factores iatrogénicos secundarios al uso de fármacos como diuréticos, inotrópicos, vasodilatadores, antiarrítmicos o fármacos que prolongan el intervalo QT o que favorecen patrones electrocardiográficos tipo Brugada; 7) Alcohol y drogas como cocaína o LSD y 8) Estimulantes como metilfenidato, exceso de cafeína, exceso de ejercicio, etc.
Nuestro paciente presentaba un ritmo de asistolia en el ECG .De todas formas no es un dato de relevancia ya que fue encontrado con rigidez cadavérica lo que nos hace inferir que estuvo 3-6 hs muerto ,por ende no encontraríamos otro ritmo eléctrico.
Me gustaría mencionar el compromiso cardiovascular en el paciente HIV.
En los pacientes infectados por HIV el compromiso cardiovascular está mediado por los factores de riesgo tradicionales (edad, hipertensión arterial, tabaquismo, diabetes mellitus), sumados a los efectos directos del virus, la respuesta inmunológica del huésped y la terapia antirretroviral. Esto provoca un aumento del riesgo cardiovascular en pacientes infectados en relación a la población general.
En cuanto a la enfermedad coronaria per se, hay varios mecanismos de daño vascular asociados a la infección por HIV que son: disfunción endotelial, alteraciones lipídicas, activación de células endoteliales por proteínas virales, desregulación del sistema inflamatorio citoquina-quemoquina, infección directa del endotelio o de las células del músculo liso vascular por el HIV, aumento de la formación del ateroma por los macrófagos activados y estado de hipercoagulabilidad. Existe una importante asociación entre la inflamación y la patogénesis de la enfermedad cardiovascular. La elevación de los niveles de PCR y de la interleuquina 6 son dos predictores independientes de eventos cardiovasculares en la población general. Se observó un aumento de más de cuatro veces de padecer IAM en lo pacientes HIV con PCR elevada.
Por lo antedicho no podemos descartar que nuestro paciente haya tenido un síndrome coronario agudo.
En cuanto a afectación miocárdica nuestro paciente presentaba varios factores de riesgo: consumo de alcohol, cocaína, la misma infección por HIV con las citoquinas proinflamatorias , infecciones oportunistas y desnutrición . Se muestran varios reportes de casos de miocarditis tuberculosa asociado a muerte súbita cardíaca.
Si bien no tenemos ecocardiograma de la internación no teníamos signos clínicos ni imagenológicos de otros tipos de miocardiopatías.
A pesar de ser la miocarditis una afección de baja prevalencia la considero como una causa probable de muerte en nuestro paciente.
Causas reversibles de PCR :
Tóxicos: Nuestro paciente no consumía ningún fármaco previo ni durante la internación que produzca prolongación del intervalo qt, por lo cual esta causa la descarto.
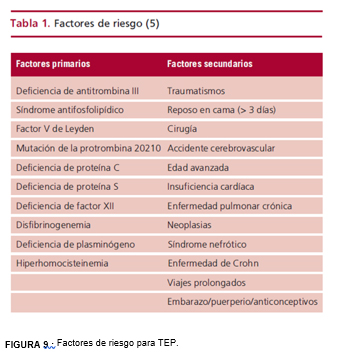
Tromboembolismo pulmonar : es una de las causas más frecuentes de muerte en los pacientes internados e incluye un solo proceso patológico con dos componentes esenciales: la trombosis venosa profunda (TVP) y la embolia pulmonar (TEP), ambas la denominada enfermedad tromboembólica. Los factores de riesgo primarios y secundarios conocidos están en relación con la clásica tríada que Virchow describió en el siglo XIX (estasis venosa, hipercoagulabilidad sanguínea y lesiones en las paredes vasculares); los más importantes se resumen en la siguiente tabla (FIGURA 9 ). La mayoría de los casos de muerte súbita suceden en pacientes con factores de riesgo para cardiopatía isquémica, sin diagnóstico de enfermedad cardiovascular; el segundo grupo son los portadores de alguna cardiopatía, pacientes que pueden estar recibiendo atención médica pero que no tienen características de alto riesgo para muerte arrítmica; y el tercer grupo son los supervivientes de un paro cardíaco súbito o los que se han detectado con alto riesgo para muerte arrítmica .
La fibrilación ventricular (FV) y la taquicardia ventricular (TV) son las arritmias responsables del mayor número de casos de paro cardiaco súbito. Otros ritmos responsables son la asistolia y la actividad eléctrica sin pulso. Para que se presente un episodio de FV o TV se requiere la participación de sustratos y disparadores de arritmias. Los sustratos más importantes son la isquemia, la fibrosis miocárdica,y las anomalías genéticas. Varios disparadores de arritmias están involucrados, entre los que podemos encontrar: 1) Incremento en la actividad del sistema nervioso autónomo, en la actividad neurohumoral, del sistema renina angiotensina e incremento en el nivel de catecolaminas circulantes; 2) Factores hemodinámicos como aumento de presión telediastólica, de la poscarga, de tensión de la pared ventricular y estiramiento de las fibras de miocardio ventricular; 3) Alteraciones hidroelectrolíticas como hiponatremia, hipocalemia, hipocalcemia, hipomagnesemia y deshidratación; 4) Hipoxia; 5) Acidosis; 6) Factores iatrogénicos secundarios al uso de fármacos como diuréticos, inotrópicos, vasodilatadores, antiarrítmicos o fármacos que prolongan el intervalo QT o que favorecen patrones electrocardiográficos tipo Brugada; 7) Alcohol y drogas como cocaína o LSD y 8) Estimulantes como metilfenidato, exceso de cafeína, exceso de ejercicio, etc.
Nuestro paciente presentaba un ritmo de asistolia en el ECG .De todas formas no es un dato de relevancia ya que fue encontrado con rigidez cadavérica lo que nos hace inferir que estuvo 3-6 hs muerto ,por ende no encontraríamos otro ritmo eléctrico.
Me gustaría mencionar el compromiso cardiovascular en el paciente HIV.
En los pacientes infectados por HIV el compromiso cardiovascular está mediado por los factores de riesgo tradicionales (edad, hipertensión arterial, tabaquismo, diabetes mellitus), sumados a los efectos directos del virus, la respuesta inmunológica del huésped y la terapia antirretroviral. Esto provoca un aumento del riesgo cardiovascular en pacientes infectados en relación a la población general.
En cuanto a la enfermedad coronaria per se, hay varios mecanismos de daño vascular asociados a la infección por HIV que son: disfunción endotelial, alteraciones lipídicas, activación de células endoteliales por proteínas virales, desregulación del sistema inflamatorio citoquina-quemoquina, infección directa del endotelio o de las células del músculo liso vascular por el HIV, aumento de la formación del ateroma por los macrófagos activados y estado de hipercoagulabilidad. Existe una importante asociación entre la inflamación y la patogénesis de la enfermedad cardiovascular. La elevación de los niveles de PCR y de la interleuquina 6 son dos predictores independientes de eventos cardiovasculares en la población general. Se observó un aumento de más de cuatro veces de padecer IAM en lo pacientes HIV con PCR elevada.
Por lo antedicho no podemos descartar que nuestro paciente haya tenido un síndrome coronario agudo.
En cuanto a afectación miocárdica nuestro paciente presentaba varios factores de riesgo: consumo de alcohol, cocaína, la misma infección por HIV con las citoquinas proinflamatorias , infecciones oportunistas y desnutrición . Se muestran varios reportes de casos de miocarditis tuberculosa asociado a muerte súbita cardíaca.
Si bien no tenemos ecocardiograma de la internación no teníamos signos clínicos ni imagenológicos de otros tipos de miocardiopatías.
A pesar de ser la miocarditis una afección de baja prevalencia la considero como una causa probable de muerte en nuestro paciente.
Causas reversibles de PCR :
Tóxicos: Nuestro paciente no consumía ningún fármaco previo ni durante la internación que produzca prolongación del intervalo qt, por lo cual esta causa la descarto.
Tromboembolismo pulmonar : es una de las causas más frecuentes de muerte en los pacientes internados e incluye un solo proceso patológico con dos componentes esenciales: la trombosis venosa profunda (TVP) y la embolia pulmonar (TEP), ambas la denominada enfermedad tromboembólica. Los factores de riesgo primarios y secundarios conocidos están en relación con la clásica tríada que Virchow describió en el siglo XIX (estasis venosa, hipercoagulabilidad sanguínea y lesiones en las paredes vasculares); los más importantes se resumen en la siguiente tabla (FIGURA 9 ).
La sospecha clínica como paso inicial puede ser guiada por la experiencia clínica o reglada a través de esquemas preestablecidos. El esquema más utilizado ha sido el de Wells, que utilizó síntomas, signos, la presencia de otra alternativa diagnóstica y otros de factores de riesgo para clasificar a los enfermos como de baja, mediana o alta probabilidad de TEP (FIGURA 10).
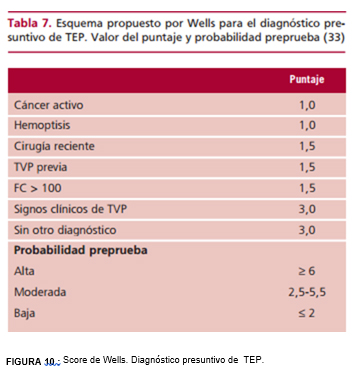
Nuestro paciente presentaba como único factor de riesgo la inmovilización y el score de Wells con un riesgo moderado para TEP.
TEP masivo : Por su trascendencia, merece una consideración especial. El concepto de TEP de alto riesgo o masiva actualmente es funcional y no anatómico. Se define como un TEP con hipotensión sistólica sostenida (menos de 90 mm Hg o un caída de más de 40 mm Hg en los hipertensos) por al menos 30 minutos, que no responde a la expansión con líquidos intravenosos y que no es explicable por otra patología concomitante (sepsis, hemorragia activa, arritmias). Cuando la obstrucción del lecho pulmonar alcanza el 75% (porcentaje que baja en los previamente enfermos), habitualmente el ventrículo derecho entra en falla .La dilatación aguda del ventrículo derecho hace que el pericardio se transforme en restrictivo y el desplazamiento septal hacia la izquierda agrava el déficit de llenado del ventrículo izquierdo, con caída del volumen minuto y de la perfusión coronaria, en circunstancias en que el corazón derecho se encuentra sometido a una exigencia muy aumentada y con necesidad de flujo coronario máximo.
Cabe destacar que nuestro paciente se encontraba realizando profilaxis tromboembólica con heparina no fraccionada (HNF) desde el ingreso . Vemos , de todas formas, como demuestran varios metaanálisis que la reducción del riesgo absoluto para TEP es modesta .(9)
Considero el TEP masivo como un diagnóstico probable.
Taponamiento cardíaco: es una urgencia vital ; un síndrome clínico hemodinámico en el que se produce una compresión cardíaca, ya sea lenta o bien brusca, por la acumulación en el pericardio de líquido, coágulos, pus o sangre, como resultado de un derrame, traumatismo o rotura cardíaca.
Hay múltiples etiologías pero en el paciente con SIDA hay que tener en cuenta las causas infecciosas principalmente. La patología pericárdica es la causa más frecuente de enfermedad cardíaca en el paciente con infección por el VIH y la mayoría de los casos son derrames pericárdicos leves y asintomáticos. En una revisión reciente de todos los casos publicados, las causas más frecuentes de taponamiento cardíaco en los pacientes con infección por el VIH fueron la infección tuberculosa (26%).(10) El diagnóstico se hace sobre la base de la demostración de compromiso hemodinámico (asociado a ingurgitación yugular , pulso paradójico e hipotensión arterial) en presencia de derrame pericárdico moderado o severo.
Considero este como un diagnóstico poco probable, ya que si bien no presentábamos un ecocardiograma ,si presentabamos una TAC de tórax sin evidencia de pericarditis ni derrame pericárdico .Ahora bien, si pudo haber sucedido en contexto de un síndrome coronario agudo extenso como se propuso anteriormente.
Neumotórax hipertensivo: Del 2 al 4% de pacientes con SIDA pueden desarrollar neumotórax. La neumonía por Pneumocystis carinii es la etiología más probable en estos pacientes y existe una mayor incidencia de neumotórax bilateral, de neumotórax recurrente, y de fuga aérea prolongada. La tuberculosis pulmonar y las neumonías necrotizantes, fundamentalmente las causadas por estafilococo, también pueden ser causa de neumotórax.
Considero esta una causa poco probable.
Disautonomía
El sistema nervioso autónomo (SNA) incluye todas las vías aferentes y eferentes que controlan la función visceral. Las enfermedades de dicho sistema se denominan disautonomías , tienen manifestaciones heterogéneas, se diagnostican tarde y se manejan, en general, inadecuadamte.
Clasificación de las Disautonomías
Primarias: agudas: síncope neurocardiogénico ; crónicas: afecciones neurológicas (Síndrome de Shy-Drager).
Secundarias: drogas: antidepresivos, antineoplásicos (vincristina),alfa-metildopa, antiparkinsonianos , terazosina, bebidas alcohólicas, nicotina ; enfermedades infecciosas (SIDA) ; enfermedad de Chagas; cardiovasculares (prolapso de válvula mitral, miocardiopatía hipertrófica),endócrinas (diabetes mellitus, feocromocitoma, disfunción tiroidea);metabólicas: insuficiencia renal; otras: amiloidosis, colagenopatías.
Síntomas : cardiovasculares: mareos, palpitaciones, disconfort torácico, angor con cambios de decúbito, hipotensión ortostática, HTA paroxística, presíncope, síncope, intolerancia al ejercicio, IAM silente, muerte súbita ; neurológicos: cefaleas, temblor, transtornos visuales, pérdida de la visión nocturna, convulsiones; digestivos: náuseas, constipación, diarreas, dispepsia post-prandial; respiratorios: obstrucción nasal; génito-urinarios: impotencia sexual, disfunción vesical; cutáneos: anhidrosis, alteraciones de la sensibilidad; generales: debilidad, fatiga excesiva, cambios de humor.
Signos: piel seca (anhidrosis);facies particulares: parkinsoniana; taquicardia en reposo; exagerado aumento de la frecuencia cardíaca con cambios posturales; incompetencia cronotrópica.
Estudios complementarios:
- ECG en reposo: taquicardia, PR corto sin taquicardia, alteraciones del QT, QTc, QTd.
- Protocolo de Ewing (respiración profunda, maniobra de Valsalva y prueba ortostática)
- Evaluación del Parasimpático (variación de la FC con respiración, Indice de Valsalva,).
- Evaluación del Simpático (cambios de la presión arterial con el cambio postural, respuesta de la presión arterial al ejercicio isométrico).
Evaluación del Estado Autonómico Cardiovascular
Se pueden utilizar otros recursos para su diagnóstico : control de PA, control de FC, estudio Holter / 24hs, presurometría ambulatoria, estudio de variabilidad de la FC, estudio de sensibilidad de los barorreceptores , Tilt Test, Protocolo de Ewing, pruebas de stress mental.
En cuanto a la disfunción autonómica en la infección por HIV la mayoría de los datos sobre se publicó en la era pre-TAAR. Los primeros estudios han sugerido que la enfermedad más frecuente y grave estaba presente en pacientes con inmunodeficiencia avanzada . Mediciones de varios indicadores de la disfunción autonómica han sugerido que un continuo de anomalías leves se produce, incluso en la enfermedad temprana . Sin embargo, no hay datos sobre la prevalencia o gravedad de la disfunción autonómica en pacientes con terapia antirretroviral eficaz.
La disfunción autonómica en la infección por el VIH puede resultar de la participación de vías autonómicas centrales o periféricas. Algunas pruebas sugieren que la propia infección por HIV, o un mecanismo autoinmune, puede desempeñar un papel en el desarrollo de lesiones autonómicas.
El VIH-1 ha sido conocido por ser neurotrópico y han sido aislados de los tejidos nerviosos periféricos .El examen patológico de los ganglios simpático y sensorial demuestra una ganglionitis leve que consiste en macrófagos y linfocitos T . Además, el antígeno del núcleo p24 del VIH-1 y la proteína de la envoltura del gp41 del VIH-1 se pueden encontrar dentro de los macrófagos en los ganglios.
Las manifestaciones de disfunción autonómica en pacientes infectados por el VIH son similares a las de los pacientes no infectados .Varios estudios controlados han demostrado diferencias significativas en la función autonómica entre los controles y los pacientes infectados por el HIV en múltiples pruebas con evaluación de ambos sistemas estando las anomalías autonómicas más evidentes en las pruebas de variación de la frecuencia cardíaca. La neuropatía autonómica parece prolongar el QTc en pacientes infectados por el VIH, con un estudio que muestra que el QTc fue ≥440 ms en 24 de 37 (64,8 por ciento) pacientes con neuropatía autónoma, pero sólo 5 de 20 (25 por ciento) sin neuropatía autonómica. Estas observaciones pueden subyacer la predisposición de pacientes infectados por el VIH a arritmias cardíacas como taquicardia ventricular y torsades de pointes (frecuentemente asociadas a la administración de medicamentos) y la incidencia observada de paro cardiorrespiratorio inesperado.(10).
Un dato de jerarquía a tener en cuenta es el contexto en que se produce el deceso. El paciente fue hallado muerto en el baño probablemente minutos después a una maniobra de Valsalva (defecación).Por esto y por lo comentado previamente considero que la disautonomía puede haber jugado un rol importante como causa de muerte en nuestro paciente.
Resumiendo estamos frente a un paciente HIV severamente inmunosuprimido que presentaba una tuberculosis diseminada sin poder descartar que presentara otras enfermedades oportunistas (micosis ,linfomas ) que presenta una muerte probablemente súbita.
Como principales causas de muerte considero : muerte súbita cardíaca secundaria a un síndrome coronario agudo ( arritmia ,taponamiento cardíaco ) o a una arritmia maligna (miocarditis , disautonomía); Shock adrenal (hemorragia /necrosis glandular bilateral aguda) o TEP masivo.
Bibliografía :
- Castiblanco C. ,Gómez W. Coinfección de tuberculosis en pacientes con HIV/SIDA. Asociación Colombiana de Infectología (Internet) . 2006 ;10 (4) ; 232-242.
- Maartens G,et al “Epidemiology, clinical manifestations and diagnosis of tuberculosis in HIV-infected patients” Up to Date.2013.
- Pozniak A. et al . “Clinical manifestations and evaluation of pulmonary tuberculosis”. Up to Date .2013.
- Bernardo J.et al . “ Clinical manifestations, diagnosis and treatment of extrapulmonary and miliary tuberculosis” Up
- to Date .2013.
- Gassiot C, Pino Alfonso P , Ramos Gómez M. “Neumopatías asociadas al SIDA”. Acta Médica 2000 ,9 (1-2).73-89.
- M Ramírez-Lapausa , A Menéndez-Saldaña , A Noguerado-Asensio. “Tuberculosis extrapulmonar, una revisión. Rev Esp Sanid Penit 2015; 17: 3-11.
- Gonzalez Martín J, “ Documento de consenso sobre diagnóstico ,tratamiento y prevención de la tuberculosis”. Arch Bronconeumol. 2010;46(5):255–274.
- Ministerio de Salud de la Nación. “Enfermedades infecciosas. Guía de diagnóstico de tuberculosis” 3 .7-11.2009.
- C Mel Wilcox ,et al. “Evaluation of abdominal pain in HIV infected patients”. Up to Date.2013. (1)
- C Mel Wilcox ,et al. “Evaluation of HIV infected patients with diarrhea”. Up to Date.2013.
- Sánchez-Martínez J. Antonio , Solís-Manzano M. Luciano. Diarrea infecciosa en HIV. Revista Médica MD. Volumen 3 (2); octubre - diciembre 2011. (2).
- JR Teixidor. “ Ictericia y colestasis “ Hospital Clinic de Barcelona. www.aegastro.es/sites/default/files/archivos/ayudas.../10_Ictericia_y_colestasis.pdf.
- Poles N, et al. “Revisiones : Ictericia y Colestasis”.2008; 1-18. http://www.clinica-unr.com.ar/2015 web/Downloads/Revisiones%20-%20Ictericia%20y%20colestasis.pdf
- Muñoz Fraile B, Veitia Sarmiento, A,Martinez, Chamorro E. “Enf.vasculares y trastornos de perfusión del hígado” SERAM 2012 .2-4.
- T Suárez, V García, T Estrada, F Acosta .Imágenes en tuberculosis abdominal .Rev Colomb Radiol. 2010; 21:(4):3025-35
- Madrid García F. Linfoma y riñón: presentación de 5 casos. Arch. Esp. Urol., 55, 3 (269-274), 2002.
- J Cataño Correa, J Gamba Villamil, D Lozano-Bohórquez , A Cueto . Conferencia clínico patológica (CPC): insuficiencia corticosuprarrenal debida a infiltración crónica granulomatosa con necrosis de caseificación. Iatreia Vol. 24 (4): 432 - 439, diciembre 2011.
- E Zapanti, K Terzidis, G Chrousos. Dysfunction of the Hypothalamic-Pituitary-Adrenal axis in HIV infection and disease. HORMONES 2008, 7(3):205-216
- A. Aguirre, M, Yubriangel Reyes, R Gómez-Pérez, I Benítez. Diagnóstico y manejo de la insuficiencia adrenal .Rev Venez Endocrinol Metab 2013; 11(3):157-167.
- H. López, P Ojeda, N Londoño. Septicemia tuberculosa en paciente severamente inmunocomprometido Acta Médica Colombiana Vol. 22 N° 2 - Marzo-Abril – 1997.
- R Silva , J Jara , T Soto , P Sepulveda. Sepsis tuberculosa gravissima. Una presentación infrecuente en paciente con tratamiento inmunosupresor. Rev Med Chile 2011; 139: 774-778.
- Geiss HK, Feldhues R, Niemann S, Nolte O, Rieker R. Landouzy septicemia (sepsis tuberculosa 9)acutissima) due to Mycobacterium microti in an immunocompetent man. Infection. 2005 Oct;33(5-6):393-6.Pubmed (Abstract).
- A Bayés de Luna, R Elosuab. Muerte súbita. Rev Esp Cardiol. 2012;65(11):1039–1052.(3)
- M Vargas Sanabria. Muerte súbita de origen neuropatológico . Medicina Legal de Costa Rica, vol. 26 (1), marzo 2009. ISSN 1409-0015.(4).
- H Rodríguez-Reyesa et al. Muerte súbita cardiaca. Estratificación de riesgo, prevención y tratamiento. Arch Cardiol Mex. 2015;85(4):329---336. (5)(6)
- Patitó J et al (2003).Tratado de medicina Legal y Patología Forense. Buenos Aires. Argentina.Editorial Quorúm.
- G Risso. Enf cardiovasc en sujetos con HIV/SIDA. Rev Fed Arg Cardiol. 2012; 41(4): 235-248.
- Biedrzycki OJ, Baithun SI. TB-related sudden death (TBRSD) due to myocarditis complicating miliary TB: a case report and review of the literature. Am J Forensic Med Pathol. 2006 Dec;27(4):335-6. Pubmed (Abstract).
- Chan AC1, Dickens P. Tuberculous myocarditis presenting as sudden cardiac death. Forensic Sci Int. 1992 Nov;57(1):45-50.Pubmed (Abstract).
- Y Rodríguez Pérez, B Concepción Pérez, L Rodríguez Pérez. Muerte súbita como manifestación como manifestación de arteritis coronaria tuberculosa. Medicentro 2009;13(2).
- Julio Chertcoff et al. Consenso de enfermedad tromboembólica. Revista Argentina de Cardiología / vol 77 Nº 5 /412-416.Septiembre-octubr 20098 .(7 ) (8)
- A Aizman, E Abbott, L Rojas. Profilaxis de enfermedad tromboembólica en pacientes hospitalizados con patología médica. Rev Med Chile 2011 ; 139 : 1210-1217.(9).
- J Sagristá Sauleda et al. Guías de práctica clínica en patología pericárdica. Rev Esp Cardiol 2000; 53: 394-412.(10)
- C. Peñalver Mellado, M. Lorenzo Cruz, F. Sánchez Gascón. Neumotórax.
- D Saadia. Disfunción Autonómica. Manifestaciones clínicas, diagnóstico y tratamiento.
- E A. Romano. Neuropatía Autonómica Cardíaca. División Cardiología, Hospital de Clínicas,UBA, Argentina.4to. Congreso Virtual de Cardiología.
- K Becker, I Görlach, T Frieling ,D Häussinger. Characterization and natural course of cardiac autonomic nervous dysfunction in HIV-infected patients. AIDS 1997, 11:751–757.
- KE Rogstad, R Shah, G Tesfaladet, M Abdullah, I Ahmed-Jushuf. Cardiovascular autonomic neuropathy in HIV infected patients. Sex Transm Inf 1999;75:264–267.
- Villa A, Foresti V, Confalonieri F. Autonomic neuropathy and prolongation of QT interval in human immunodeficiency virus infection. Clin Auton Res. 1995 Feb;5(1):48-52.Pubmed (Abstract).(10)
- Freeman R, Roberts MS, Friedman LS, Broadbridge C. Autonomic function and human immunodeficiency virus infection. Neurology. 1990 Apr;40(4):575-80.Pubmed (Abstract).
|
Imágenes del caso
|