|
Discusión del
caso clínico
Dra. Agustina Rodil
Voy a discutir el caso de un paciente varón de 20 años que ingresa a UTI por hemorragia digestiva alta de origen variceal secundaria a várices grado III del techo gástrico, al cual se le realiza escleroterapia y colocación de balón gástrico. Se evidencia por angiotomografía: dilatación marcada de la vena esplénica, disminución del calibre de la vena porta, hígado de tamaño disminuido y parénquima homogéneo, esplenomegalia homogénea y trombosis iliofemoral. Por lo que se intenta la colocación de un filtro de vena cava inferior, sin conseguirlo debido a alteraciones anatómicas. Se realiza estudio hemodinámico que evidencia hipertensión portal presinusoidal. Al presentar nuevo episodio de sangrado, se decide el abordaje quirúrgico realizándose un shunt espleno-renal. Posteriormente presenta durante la internación, ascitis asociada a hipoalbuminemia que se asume de origen dilucional en relación a la expansión hidroelectrolítica.
Voy a comenzar mi discusión planteando algunos interrogantes:
- ¿Cuál es el origen de la hipertensión portal en este paciente?
- ¿Fue adecuado realizar el tratamiento quirúrgico en este caso?
- ¿Qué podría aportar al diagnóstico la biopsia hepática?
- Ante la evidencia de trombosis iliofemoral y la sospecha de trombosis portal:
- ¿Debería iniciarse el estudio de trombofilias? ¿Cuándo y con qué métodos?
- Considerando el riesgo de resangrado, ¿debería iniciarse la anticoagulación?
La hipertensión en el sistema venoso portal puede ser inducida por diferentes procesos patológicos que provocan un aumento de las resistencias al flujo. La resistencia vascular a nivel de los sinusoides hepáticos es mínima, por lo que la presión normal en la vena porta es baja (10-15 cm de solución salina isotónica). Dado que el sistema venoso portal carece de válvulas, la resistencia ejercida en cualquier nivel del mismo entre las cavidades cardíacas derechas y los vasos esplácnicos, induce la transmisión retrógrada de una presión elevada.
Las principales manifestaciones clínicas de la hipertensión portal son la hemorragia por várices gastroesofágicas, la esplenomegalia, la ascitis y la encefalopatía hepática. Estos trastornos están en relación con el desarrollo de cortocircuitos colaterales porto-sistémicos. El flujo colateral se establece con mayor frecuencia en las venas situadas alrededor del recto (hemorroides), la unión cardioesofágica (várices esofagogástricas), el espacio retroperitoneal y el ligamento falciforme del hígado (colaterales periumbilicales o de la pared abdominal).
La resistencia aumentada puede generarse en tres niveles con respecto a los sinusoides hepáticos: a nivel presinusoidal, sinusoidal y postsinusoidal. Existen técnicas que permiten la medición de la presión en cualquier sector del territorio portal. En nuestro paciente se realizó la medición de presión de las venas suprahepáticas mediante cateterismo con sonda balón. El método consiste en el acceso a través de la vena femoral y progresión de una sonda balón hacia las venas suprahépaticas con medición de la presión sinusoidal libre, la presión de enclavamiento y el gradiente de presión de las venas hepáticas (GPVH). El análisis del GPVH permite la clasificación de las diferentes etiologías de la hipertensión portal. En pacientes con hipertensión portal prehepática, la presión libre y la presión de enclavamiento no sufren variaciones y el gradiente es normal. En la hipertensión portal posthepatica, se produce un aumento en la presión de enclavamiento y un aumento en la presión libre, y el GPVH permanece sin modificaciones. Por el contrario, en la hipertensión portal intrahepatica (cirrosis) se produce un aumento en la presión de enclavamiento, manteniéndose la presión libre normal, lo que se traduce en un aumento del GPVH (1).
La medición de presión sinusoidal normal, presión de enclavamiento normal y gradiente de presión normal indica que el origen de la hipertensión portal es en este caso presinusoidal (2).
En el siguiente cuadro se resumen las posibles causas según el origen de la hipertensión portal.
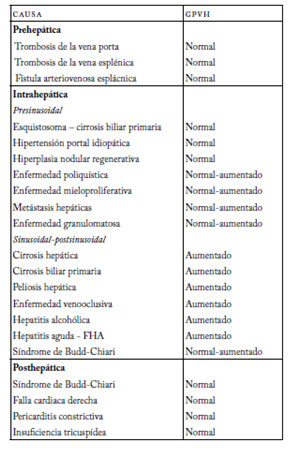
Debemos tener en cuenta que nuestro paciente tiene serologías negativas para virus hepatotropos, laboratorio inmunológico negativo, niega antecedentes de exposición a sustancias hepatotóxicas y carece de foco epidemiológico para esquistosomiasis.
Por lo que voy a desarrollar sólo las cuatro entidades que considero más probables en este caso: trombosis de la vena porta, estenosis congénita, fibrosis hepática congénita y esclerosis hepatoportal. Cabe destacar que el diagnóstico diferencial entre estas patologías podría establecerse sólo mediante biopsia hepática.
- Trombosis de la vena porta:
Puede presentarse en forma aguda con vomitos y dolor abdominal, o más frecuentemente de manera crónica con signos de hipertensión portal, fundamentalmente várices esofagogástricas y esplenomegalia. Generalmente cursan con escasa o nula ascitis, y cuando esta se presenta suele ser atribuible a hipoalbuminemia dilucional en el contexto de expansión hidroelectrolítica por sangrado variceal. Múltiples patologías se han relacionado a este cuadro como factores predisponentes. En la infancia predominan la onfalitis, pileflebitis, sepsis de origen abdominal; y en la edad adulta los estados de hipercoagulabilidad, cirrosis, sindromes mieloproliferativos,etc. Al momento del diagnóstico la función hepática está habitualmente conservada. La biopsia hepática muestra parénquima normal.
- Estenosis congénita:
Si bien la estenosis de la vena porta suele presentarse como complicación del trasplante hepático, está descrita también la estenosis congénita de la vena porta y de la vena esplénica. En los estudio imagenológicos suele verse estenosis u oclusión, dilatación preestenótica y flexuosidad del vaso, venas aferentes y múltiples colaterales. La función hepática se encuentra conservada. La biopsia hepática muestra parénquima normal (3).
- Fibrosis hepática congénita:
Esta enfermedad de herencia autosómica recesiva se presenta asilada o en asociación con poliquistosis renal. Histológicamente se caracteriza por hipoplasia de las ramas portales intrahepáticas, fibrosis del parénquima y dilatación de conductos biliares. La función hepática es normal (4).
- Esclerosis hepatoportal:
Se presenta con mayor incidencia en la población asiática, se desconoce la etiología de esta patología. Se caracteriza por la formación de nódulos en la superficie hepática con esclerosis de los vasos portales. Macroscópicamente el hígado es de aspecto normal y su función esta conservada (5).
Todas estas causas producen alteraciones en el flujo sanguíneo que pueden determinar en forma secundaria una trombosis portal.
En nuestro paciente considero que sería de utilidad realizar una biopsia hepática, tanto para arribar al diagnóstico como para valorar la reserva funcional hepática. Si bien no presenta alteraciones en el hepatograma, tiene hallazgos que podrían sugerir insuficiencia hepática aunque pueden cada uno de estos pueden ser secundarios a otras causas (TP prolongado en el contexto de sangrado, hipoalbuminemia dilucional, ascitis que progresa durante la internación luego de expansión hidroelectrolítica e hipoalbuminemia, hígado de tamaño pequeño por probable hipoflujo).
El abordaje del episodio de sangrado variceal con recidiva del mismo pese al tratamiento médico, escleroterapia y colocación de sonda balón, determinó la indicación de tratamiento quirúrgico en este paciente. Las técnicas quirúrgicas incluyen shunts selectivos y no selectivos. En este caso se decidió realizar la operación de Warren que no pudo completarse por friabilidad y sangrado de la vena coronaria estomáquica, por lo que se realizó a un shunt esplenorrenal latero-lateral.
Con respecto al estudio de trombofilias, considero que está indicado en este paciente tanto por la trombosis iliofemoral extensa documentada por TAC, como por la fuerte sospecha clínica de trombosis portal. Un estudio publicado en el año 2000 demostró sobre 92 casos de trombosis portal que las trombofilias asociadas con mayor frecuencia fueron la mutación del Factor V Leyden y el déficit de proteína C. Hasta un 65% de los pacientes presentaban además un factor de adquirido de trombofilia, entre los que se destacan los síndromes mieloproliferativos que las guías recomiendan estudiar en todos los casos de trombosis del lecho esplácnico, fundamentalmente en relación al síndrome de Budd-Chiari (6).
El estudio de trombofilias debe realizarse al menos 3 meses después del evento trombótico agudo para evitar resultados falsos por reactantes de fase aguda. Se recomienda la suspensión de los anticoagulantes orales 10 días antes de la toma de muestra, y de la heparina al menos 12-24 hs previas.
Como conclusión, estamos en presencia de un caso de hipertensión portal presinusoidal, en probable relación a trombosis portal y/o malformaciones vasculares con estenosis de la vena porta. El tratamiento del evento agudo de elección es endoscópico y médico. Ante la recidiva del sangrado, se puede intentar la colocación de sonda balón para hemostasia (no más de 48 hs) y concomitante al retiro de la misma se debe planificar otro procedimiento, sea nueva escleroterapia o tratamiento quirúrgico por el riesgo de resangrado. Considero que la realización de un shunt esplenorrenal fue una conducta adecuada. Creo que el paciente debería reendoscopiarse en un tiempo prudencial, para valorar el estado de las várices y definir el riesgo probable de sangrado.
Considero además, que el estudio de trombofilias está indicado en este paciente. La trombosis iliofemoral y la presunta trombosis portal parecen ser crónicas por lo que no urge el inicio de anticoagulación, por lo que esperaría los resultados del estudio de trombofilias para valorar su indicación.
Bibliografía
- ROLANDO JOSE ORTEGA QUIROZ, "Hipertensión Portal" Temas Escogidos De Gastroenterologia. Asociacion Colombiana De Gastroenterologia , v.1 , p.205 - 218 1 ,2007.
- Nietsch H. Management of portal hypertension. J Clin Gastroenterol.2005;39:232-6.
- Anacker H. Splenoportography in the diagnosis of extrahepatic block. H. Anacker. Dtsch med Wochenschr 1961; 86(40): 1918-1923.
- Paul Harris D, Daniel Fodor O, Felipe Cavagnaro SM, Marcia Di Egidio S, Ignacio Duarte G De C, Mario Fava P. Fibrosis Hepática congénita: un espectro clínico variable. Rev Méd Chile 2004; 132: 733-741.
- I. M. Méndez Sánchez, G. García Fernández. Rev. esp. enferm. dig. v.99 n.2 Madrid feb. 2007.
- Harry L. A. Janssen, Johan R. Meinardi, Frank P. Factor V Leiden mutation, prothrombin gene mutation, and deficiencies in coagulation inhibitors associated with Budd-Chiari syndrome and portal vein thrombosis: results of a case-control study. Blood Journal 2000 96: 2364-2368
|
|
|
Discusión |
|
La discusión de este seminario
corresponde al 15 de marzo de 2012, a
cargo deDra. Agustina Rodil. |
|
| |
|
|
| |
|
|
|
|
|