|
Discusión del
caso clínico
Dra. Lasagna Marianela
En el dia de hoy voy a discutir el caso de una paciente mujer de 36 años, Insuficiente renal crónica (IRC) en hemodiálisis trisemanal, con anemia, fiebre y convulsiones. Como interrogantes en mi discusión pretendo abordar:
- Nefropatía membranosa como causa de IRC.
- Anemia en paciente con IRC
- ¿Presentó nuestra paciente anemia hemolítica?
- Relación entre anemia hemolítica y Virus Hepatitis C (VHC)
- Relación entre sífilis y convulsiones
- Infecciones asociadas a accesos vasculares
- Conductas a seguir
La nefropatía membranosa es la causa más frecuente de síndrome nefrótico del adulto, caracterizada por depósito de inmunocomplejos a nivel peri, epi y extramembranoso, con posterior activación del sistema de complemente. El Registro de Glomerulopatìa de la Sociedad Española de Nefrología encontró a la misma como la segunda causa de glomerulopatìas, con una prevalencia del 10.5% entre 1996 y 2011. Se clasifican en primarias, en el 85% de los casos, sin la presencia de una causa subyacente asociada y secundaria en el 15% restante, pudiendo encontrase asociada con neoplasias, principalmente en pacientes mayores de 50 años, enfermedades autoinmunes, infecciones, así como también con drogas y tóxicos.
En el 80% de los casos se presenta como un síndrome nefrótico, con función renal normal, observándose con frecuencia variable hipertensión arterial, falla renal, microhematuria y fenómenos tromboembòlicos. (1)
Son múltiples los factores asociados a mal pronóstico, como: pacientes varones, mayores a 50 años, proteinuria nefrótica y sostenida, excreción renal de IgG 1 y β2microglobulina, falla renal y glomeruloesclerosis focal y segmentaria. La evolución es variable, con un porcentaje de remisión completa entre el 5-30%, mientras que el 41% de los pacientes a 15 años de evolución de enfermedad, si no reciben tratamiento adecuado, van a evolucionar a IRC terminal. (2) El abordaje terapéutico actual consiste en la estratificación de riesgo de evolucionar a IRC terminal y asignación de tratamiento adecuado según el mismo. El esquema inmunosupresor más ampliamente utilizado es el de Ponticelli que consiste en realizar pulsos de Metilprednisolona 1g/dia durante 3 días y luego durante los meses impares prednisona 0.5 mg/kg/dia y los meses pares Clorambucilo 0.2 mg/kg/dia. (3)
La anemia se observa en el 100% de los pacientes con IRC terminal, lo cual condiciona tanto la sobrevida como la calidad de vida de los mismos. El mecanismo fisiopatológico primario es el déficit de eritropoyetina (EPO) endógeno asociado a inflamación sistémica, déficit de hierro, folatos y vitamina B12, presencia de sangre oculta en materia fecal, desnutrición calórico-proteica, hiperparatiroidismo o enfermedades hematológicas primarias. Es fundamental poder definir etiología, severidad e impacto clínico de la misma, para lo cual es necesario contar con recuento de hemoglobina, hematocrito y recuento de glóbulos rojos, índices hematimétricos, así como perfil del hierro. (4)
El objetivo luego de la instauración del tratamiento es mantener una hemoglobina por encima de 11g/dl, ferritina entre 200 – 500 y saturación de transferrina superior al 20%.
Presenta dos pilares fundamentales: el hierro, debe instaurarse cuando la hemoglobina es menor a 11g/dl, siendo la dosis de 100-200mg/dia de hierro elemental. Por otra parte, EPO recombinante humana, la cual está indicada cuando la concentración de Hemoglobina < 10 g/dl, luego de descartar un déficit absoluto o relativo de hierro. La dosis es de 50-100UI/ kg/ semana en 3 dosis, siendo la dosis máxima 300 UI/kg/semana sin alcanzar una corrección adecuada. Además debe realizarse suplementación con ácido fólico y vitamina B12. Ante un paciente con anemia, sin respuesta al tratamiento antes mencionado debe plantearse la resistencia a EPO que se observa en el 50 a 75% de los pacientes en hemodiálisis crónica. La misma puede ser:
- Absoluta: es excepcional e irreversible, con respuesta nula a la administración de EPO, se origina como consecuencia de fibrosis de la medula ósea, con bloqueo del tejido eritropoyètico, asociado a hiperparatiroidismo 2º severo.
- Relativa: se puede presentar como un déficit de respuesta inicial, no lográndose niveles deseados de hemoglobina, siendo necesario aumentar la dosis o necesidad de tratamiento más prolongado. La causa por la cual se origina por un agotamiento de las reservas de hierro o por procesos infecciosos o inflamatorios asociados que bloquean su disponibilidad.
- Falsa: existen condiciones intercurrentes como hemólisis o pérdidas, ante la cuales la medula ósea responde, pero sin mejoría del hematocrito ni la hemoglobina. (5)
Por otra parte, nuestra paciente tiene antecedentes de anemia hemolítica, la cual puede definirse como una alteración intrínseca o extrínseca de los eritrocitos, con disminución de la vida media de los mismos. La misma puede clasificarse en intracorpuscular o extracorpuscular, así como también en intravascular o extravascular. Se caracteriza por ser una anemia normocrómica, normocítica, con aumento de los reticulocitos en sangre periférica y presencia de eritroblastos policromatófilos, además de demostrar destrucción de eritrocitos y aumento de la hematopoyesis a través de: aumento de bilirrubina indirecta, aumento de LDH, disminución de haptoglobina y hemopexina, así como hemoglobinuria, hemoglobinemia y hemosiderinuria. (6)
En función de los antecedentes de nuestra paciente, sospechamos una anemia hemolítica extracorpuscular, las cuales se clasifican según:
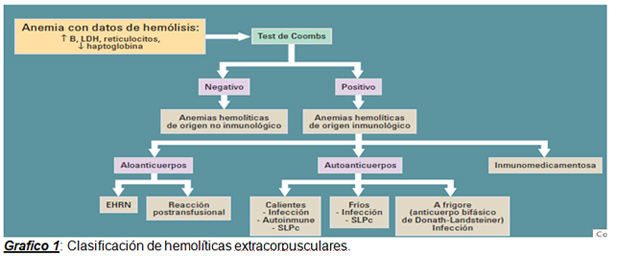
El perfil inmunohematològico especializado coincide con anemia hemolítica autoinmune por anticuerpos calientes con fijación del complemento, siendo la más frecuente de este grupo. El 50% de las mismas son idiopáticas, mientras que el 50% restante se encuentra asociadas a síndromes linfoproliferativos, enfermedades autoinmunes, infecciones virales, fármacos entre otras.
Por otra parte, es importante recordar que nuestra paciente presenta antecedente de sífilis, con serología positiva en la internación actual, por lo cual es importante mencionar la Hemoglobinuria Paroxística a Frigore, la cual fue descripta originalmente asociada a sífilis secundaria y terciaria, con presencia de una hemolisina (IgG) con actividad contra el antígeno P de los eritrocitos que reacciona y fija complemento a bajas temperaturas originando hemólisis intermitente, por lo cual tanto la pruebas inmunohematológicas, como los parámetros de hemólisis, pueden no encontrarse presentes. (6)
El tratamiento se basa en pulsos de metilprednisolona 1g/dia por 3 dias, continuando luego con prednisona a 1mg/kg/dia, observando la respuesta. Si luego de 8 semanas de tratamiento efectivo y habiendo descartado otras causas intercurrentes de falta de respuesta no se observa un aumento adecuado de hemoglobina y hematocrito con pico reticulocitario, se deben considerar tratamiento de segunda línea como esplenectomía o Rituximab. Dado la agresividad y nivel de inmunosupresión que ambas opciones conllevan, considero necesario la realización de biopsia de medula ósea para poder determinar la etiología de la anemia con mayor precisión. (7, 8)
Además nuestra paciente presenta infección por VHC, el cual es hepato y linfotròfico, evoluciona en el 85% de los casos a infección crónica, pudiendo permanecer durante periodos prolongados asintomáticos, un 35% evoluciona a cirrosis hepática y un 5% a hepatocarcinoma. (9)Por otra parte es frecuente la asociación con fenómenos autoinmunes como crioglobulinemia mixta (tipo2), hepatitis autoinmune, Linfoma no Hodking tipo B, gammapatias monoclonales, entre otras, así como también un 70% de los mismo presenta autoanticuerpos. (10)
Las crioglobulinas, son autoanticuerpos que se precipitan después de 96 horas a 4ºC de temperatura con actividad de factor reumatoideo (FR). Previo al descubrimiento de VHC en 1989, el 70% de las crioglobulinemias eran clasificadas como idiopáticas, mientras que actualmente el 50% de las mismas se encuentran asociada a VHC. Originan vasculitis sistémicas de pequeños y medianos vasos sanguíneos con manifestaciones cutáneas, renales, hepáticas y neuropàticas. Las mismas constituyen un factor de riesgos independiente de evolución del daño hepático, relacionado con la edad, duración de la infección y genotipo. (11)
Luego del diagnóstico de infección por VHC, es importante conocer el genotipo, ya que el 2 y 3 responden en el 80% de los casos luego de tratamiento con interferón y Rivabirina, manteniendo respuesta viral sostenida, mientras que el genotipo 1 presenta un porcentaje menor de respuesta, siendo del 40%. Además es necesario conocer el grado de actividad necroinflamatoria y estadio, para poder determinar el pronóstico, necesidad de tratamiento y efectividad del mismo, por lo cual luego de la genotipificaciòn considero la necesidad de interconsulta con servicio de gastroenterología para realización eventual de biopsia hepática. (12)
Por otra parte nuestra paciente ingresa por convulsiones, con una fenitoinemia 1.1mg/dl, encontrándose en dosis subòptimas, por lo cual se realiza ajuste de la dosis. Las causas que pueden dar origen a las mismas son múltiples: infecciosas, metabólicas, estructurales, entre otras. Presenta VDRL + con anticuerpos anti-Treponema Pallidum positivos, motivo por el cual impera descartar neurosifilis. Las indicaciones para realizar un punción lumbar en pacientes HIV- son: síntomas neurológicos y VDRL> 32 dils. El diagnostico se realiza con presencia de VDRL + en LCR, así como también ante la presencia de pleocitosis e hiperproteinorraquia en ausencia de otras causas. Luego del diagnóstico de la misma debe instaurarse tratamiento con el objetivo de conseguir niveles adecuados de antibióticos antitreponema en SNC durante el ciclo de reproducción, motivo por el cual se debe administrar Penicilina G acuosa 1.8 a 2.4 millones de unidades/dia EV cada 4 horas durante 10 a 14 días. (13)
Por último la paciente presenta infección asociada a fistula arteriovenosa (FAV). Los accesos vasculares en pacientes en hemodiálisis deben reunir 3 requisitos principales: permitir acceso seguro y repetitivo al sistema vascular, flujo suficiente para realizar hemodiálisis y pocas complicaciones, siendo la FAV nativa, la que reúne las características antes mencionadas. Es importante el permanente monitoreo de funcionamiento de las mismas, con el objetivo de evitar y prevenir trombosis, asi como aumentar la sobrevida de FAV y reducir el número de ingresos hospitalarios. Las complicaciones son múltiples y conllevan elevada morbimortalidad, siendo la principal causa de ingresos hospitalarios. Dentro de las mismas podemos mencionar: estenosis, trombosis, infecciones, isquemia de la extremidad, aneurismas, pseudoaneurismas e hiperflujo. Ante una infección de FAV protésica, no solo es necesario la administración de antibióticos, sino el retiro del material para lograr la curación definitiva.
La Sociedad Española de Nefrología determino indicadores de calidad de atención de paciente en hemodiálisis: en relación a los accesos vasculares el 80% debe poseer FAV nativa, 10% FAV protésica y 10% catéteres y que las tasa anual de trombosis sea de 0.25 episodios/paciente/año en pacientes con FAV autóloga y 0.5 en FAV protésicas. (14)
Bibliografía:
- F. Rivera, J. M. López-Gómez y R. Pérez-García. Papel del Registro de Glomerulonefritis de La Sociedad Española de Nefrología: pasado, presente y futuro. NEFROLOGÍA. Vol. XX. Suplemento 5. 2011
- KN Lai. Membranous nephropathy: When and how to treat. Kidney International (2007) 71
- M. Praga. Tratamiento de la glomerulonefritis Membranosa. Servicio de Nefrología. Hospital 12 de Octubre. Madrid. NEFROLOGÍA. Volumen 25. Número 5. 2005
- Francesco Locatelli, Adrian Covi , Kai-Uwe Eckardt, Andrzej Wiecek and Raymond Vanholder on behalf of the ERA-EDTA ERBP Advisory Board. Anaemia management in patients with chronic kidney disease: a position statement by the AnaemiaWorking Group of European Renal Best Practice. Nephrol Dial Transplant (2009) 24: 348–354.
- COMPENDIO SOBRE RECOMENDACIONES DE LA SOCIEDAD ARGENTINA DE NEFROLOGIA PARA LA PRÁCTICA CLÍNICA NEFROLÓGICA
- Historical Review. THE IMMUNE HAEMOLYTIC ANAEMIAS: A CENTURY OF EXCITING PROGRESS IN UNDERSTANDING. British Journal of Haematology, 2001, 114, 770±785
- Victor M. Moyo, Douglas Smith, Isadore Brodsky, Pamela Crilley, Richard J. Jones, and Robert A. Brodsky. High-dose cyclophosphamide for refractory autoimmune hemolytic anemia. BLOOD, 15 JULY 2002 _ VOLUME 100, NUMBER 2
- Klaus Lechner1 and Ulrich Ja¨ger. How I treat autoimmune hemolytic anemias in adults. BLOOD, 16 SEPTEMBER 2010 _ VOLUME 116, NUMBER 11
- Lionel Rostaing, Jacques Izopet, Nassim Kamar. Hepatitis C virus infection in nephrology patients. J Nephropathology. 2013; 2(4): 217-233
- Melitza Iglesias R. Crioglobulinemia en Pacientes con Virus de Hepatitis C: Puente entre Autoinmunidad e Infección. Reumatología 2002; 18(1):10-19
- Edgar D. Charles MD and Lynn B. Dustin, PhD. Hepatitis C Virus-Induced Cryoglobulinemia. Kidney Int. 2009 October ; 76(8): 818–824.
- J. A. Solís Herruzo. Indicaciones actuales de la biopsia hepática. REV ESP ENFERM DIG 2006; 98(2): 122-139
- M.A. Conde-Sendín a, J.L. Hernández-Fleta b, M.A. Cárdenes-Santana c, R. Amela-Peris. Neurosífilis: formas de presentación y manejo clínico. REV NEUROL 2002; 35 (4): 380-386
- Pedro Jiménez Almonacid. Fístulas arteriovenosas para hemodiálisis. Revista Española de Nefrología.
|
|
|
Discusión |
|
La discusión de este seminario
corresponde al 05 de Junio de 2014, a
cargo de Dra. Lasagna Marianela |
|
| |
|
|
| |
|
|
|
|
|