|
Discusión del caso clínico
Dra.
Priscila
Giavedoni
Se presenta un paciente varón de 18 años cuyas
características más importantes son: la presencia de dolor
abdominal asociado a vómitos, episodios de cefalea
intensa, pérdida de peso acompañada de hiporexia y
astenia, hipertensión arterial severa acompañada de
hipokalemia y alcalosis metabólica.
En relación con la síntesis expuesta, es relevante señalar
que el dato guía que vamos a utilizar en esta discusión
clínica es la hipertensión arterial. En este sentido cabe
destacar que el paciente consulta por dolor abdominal
intenso sin embargo durante el examen físico se constatan
cifras de presión arterial muy elevadas, las cuales
persisten durante toda la internación, son resistentes al
tratamiento y, al mismo tiempo, el paciente presenta
escasos episodios de dolor abdominal y de características
leves. Por ello, nos parece importante tomar como eje a la
hipertensión aunque nos referiremos de todos modos al
dolor abdominal (y al resto de los hallazgos encontrados)
durante la discusión.
Con respecto a la hipertensión arterial sabemos que ésta
se divide en dos grandes grupos: esencial o secundaria y
que debemos pensar en esta última cuando estamos frente un
paciente joven, menor de treinta años, con hipertensión
arterial severa, con otros síntomas asociados y
alteraciones bioquímicas... todos estos datos están
presentes en nuestro caso.
Sabemos que existen numerosas causas de hipertensión
arterial secundaria, como se puede apreciar en el
siguiente cuadro, pero no discutiremos detalladamente cada
una de ellas sino que seleccionaremos aquellas que nos
parecen más apropiadas como diagnóstico para este
paciente.
Tenemos, entonces, como primer grupo la hipertensión
arterial asociada a hipokalemia. Dentro de éstas
encontramos al Hiperaldosteronísmo primario, que se define
como una hipersecreción autónoma de Aldosterona que como
sabemos puede estar causada por diferentes etiologías
-entre ellas, la más frecuente, el adenoma que es un tumos
benigno de la glándula suprarrenal generalmente más
frecuente en mujeres de 30 a 50 años suelen ser
unilaterales y pequeños. El cuadro clínico está dado por
la Aldosterona en el túbulo contorneado distal renal donde
se produce un aumento de la reabsorción de sodio y un
aumento en la eliminación de potasio e hidrógeno. Los
síntomas más llamativos son: hipertensión arterial, que
pueden ser graves, con cifras aumentadas de presión
arterial diastólica, cefaleas, fatiga y debilidad muscular
debidas a la hipopotasemia; puede presentarse además
poliuria e incapacidad renal para concentrar la orina
acompañadas de polidipsia. Además es frecuente hallar una
proteinuria de rango no nefrótico. Es característica la
ausencia de edemas debido al fenómeno de escape de
retención de sodio causado por la Aldosterona. Asimismo,
es frecuente hallar alteraciones estructurales de la
circulación mayores de las que cabría esperar para el
mismo grado de hipertensión producido por otra causa,
debido al afecto independiente de la Aldosterona implicado
en el daño vascular. En el electrocardiograma podemos
encontrar signos de hipertrofia ventricular izquierda, y
alteraciones secundarias a la hipopotasemia. En el
laboratorio general encontramos hipopotasemia (aunque en
las formas leves el potasio sérico puede ser
normal)alcalosis metabólica con ph urinario neutro o
alcalino debido a la mayor excreción de iones amonio y
bicarbonato para compensarla, hipernatremia que puede
estar explicada por la pérdida renal de agua en pacientes
con poliuria y al cambio de regulación del osmoreceptor a
nivel central debido a la hipervolemia lo cual tiene como
consecuencia una menor liberación de hormona
antidiurética.
La evaluación inicial puede consistir en documentar una
inapropiada expresión de potasio urinaria, la cual en un
paciente con hipopotasemia es definida como una pérdida
mayor a 30 meq / día. Nuestro paciente tiene un potasio
urinario de 23 meq / día lo que llevaría a pensar que la
hipopotasemia podría ser explicada por los vómitos más que
por un cuadro de Hiperaldosteronísmo. Sin embargo, la
interpretación de la tasa de excreción de potasio urinario
requiere prestar atención al estado de volemia del
paciente así como a la excreción urinaria de sodio. En
este sentido, el paciente no debe presentar un estado de
hipovolemia o una baja ingestión de sodio, la cual se
evidencia por una eliminación del mismo menor a 50 meq /
día. Nuestro paciente tiene una eliminación de sodio de 42
meq / día y, por lo tanto, a pesar de ser baja la
excreción de potasio urinario no se puede descartar de
ninguna manera el hiperaldosteronismo.
Continuando con la evaluación inicial de un paciente con
diagnóstico presuntivo de hiperaldosteronismo primario se
encuentran también: la medición de la actividad de renina
plasmática, la concentración de aldosterona plasmática y
-sobre todo- del valor del cociente entre ambas. La
eficacia de este último fue valorada en un estudio donde
la muestra de sangre fue tomada a las 8 a.m. luego de dos
horas de deambulación teniendo como valores de cortes una
concentración de aldosterona plasmática mayor a 30 ng / dl
y un cociente mayor a 30. De esta manera, alcanzó una
sensibilidad y especificidad del 90% para el diagnóstico
de adenoma primario productor aldosterona. Otros estudios
sugieren que un cociente mayor de 50 (no mayor de 30), o
una medición del cociente luego de 60 o 90 minutos de la
administración de 50mg. de Captopril, tendría una mayor
sensibilidad, sin embargo esto último no es ampliamente
utilizado. Al analizar los valores del laboratorio hay que
tener el cuenta que el valor del cociente se ve altamente
influenciado por el valor mínimo de detección de la
actividad de renina plasmática con la cual se trabaja. Es
por esto que se requiere, necesariamente como parte del
diagnóstico, un valor de Aldosterona elevado. Es
interesante señalar que este cociente ha sido propuesto
como screening en pacientes hipertensos con normopotasemia,
se realizó un estudio con 350 pacientes hipertensos
seleccionados al azar y se encontró que un 5% tenían
aldosteronismo primario y el 63% de los cuales eran
normopotasemicos. La relación costo/beneficio de este
método es desconocida y actualmente sólo está indicada en
pacientes con hipertensión arterial severa o resistente.
Para determinar la concentración plasmática de Aldosterona
se puede utilizar el test de supresión con cloruro de
sodio más frecuentemente utilizado por vía oral en el cual
una concentración urinaria de Aldosterona mayor a 14 ug /
24hs. es consistente con hiperaldosteronismo primario.
Si con los parámetros utilizados confirmamos el
diagnóstico de Hiperaldosteronísmo primario es necesario
investigar su etiología. Para esto son útiles los métodos
por imágenes, como la tomografía axial computada y la
resonancia magnética. Sin embargo, en la mayoría de las
situaciones los hallazgos encontrados mediante estos
métodos por imágenes son sugerentes pero no diagnósticos
pudiendo considerarse como excepciones las siguientes
situaciones: ante el hallazgo de un área hipodensa mayor
de 1 cm unilateral en un paciente joven con diagnóstico de
hiperaldosteronismo primario confirmado por laboratorio,
la realización de adrenalectomía unilateral sería una
opción terapéutica razonable. Asimismo, usualmente el
carcinoma adrenal puede ser confirmado por estos métodos
si se encuentra una gran masa unilateral, usualmente mayor
de 5cm., heterogénea y/o con invasión de tejidos locales o
metástasis a distancia. En el resto de las situaciones la
ausencia de masa no excluye un adenoma ya que lesiones
pequeñas (menores de 1 cm) pueden pasar desapercibidas y
las lesiones bilaterales no son diagnósticas de
hiperplasia ya que pueden tratarse de adenomas no
funcionantes.
Un método que no está ampliamente difundido es la
gamagrafía con yodo colesterol que mostró ser altamente
sensible para adenomas mayores de 1cm.
Según distintas series entre uno y dos tercios de los
pacientes serían mal diagnosticados y por consiguiente mal
tratados si el diagnóstico se basara únicamente en los
hallazgos de los estudios por imágenes, por ello contamos
como método diagnóstico las muestras de Aldosterona
tomadas de la vena adrenal, la cual puede ayudar a
distinguir entre adenoma e hiperplasia. La enfermedad
unilateral está asociada con un aumento de la
concentración de Aldosterona del lado del tumor usualmente
mayor a cinco veces, mientras que hay una diferencia
pequeña entre ambos lados en los pacientes con
hiperplasia. Al realizar este método se debe medir también
el cortisol en ambas venas suprarrenales así como la
circulación periférica (en las muestras adecuadamente
tomadas las diferencias del cortisol entre ambas venas
suprarrenales no debe exceder el 25%, debiendo ser además
diez veces mayor que en la circulación periférica). Las
recomendaciones formales para realizar esta metodología
sería entonces: en pacientes mayores de 40 años, debido a
que hay un riesgo dependiente de la edad de que un
macroadenoma sea no funcionante; cuando ambas glándulas
suprarrenales están aumentadas pero de manera asimétrica;
y por último, como sucede en nuestro paciente, ambas
glándulas suprarrenales no presentan anormalidades.
Siguiendo con las patologías que pueden explicar este
caso, hay que nombrar a otros síndromes que cursan con
exceso de mineralocorticoides, algunos diferentes a la
Aldosterona.
Entre ellos encontramos al “Aldosteronismo reversible con
glucocorticoides”
el cual es interesante debido a las implicancias
terapéuticas que tiene su diagnóstico. Se trata de una
patología poco frecuente, familiar, usualmente asociada a
hiperplasia adrenal bilateral. Se produce una síntesis de
Aldosterona en la zona fasciculada de a corteza adrenal
debido a una alteración en el gen de la enzima Aldosterona
sintetiza. Esta secreción ectópica de Aldosterona es
estimulada por la adrenocorticotrofina. En general cursa
por valores plasmáticos de potasio normales, y debe ser
sospechada en pacientes con antecedentes familiares de
hipertensión arterial en jóvenes. Se ha asociado hasta en
un 20% de los paciente con accidentes cerebrovasculares,
la mayoría hemorrágicos, a edades tempranas. Debido a la
fisiopatología de este trastorno, puede ser tratado con
Dexametasona con el objetivo de suprimir la secreción de
ACTH y así la producción de Aldosterona ectópica. El
diagnóstico se basa en la sospecha clínica, en la mejoría
de la hipertensión arterial con Dexametasona y en casos
más seleccionados con el estudio genético correspondiente.
Otra entidad dentro de este grupo es el “Síndrome de
aparente exceso de mineralocorticoides” en cual puede
presentarse de forma adquirida por el consumo de regalíz,
esta sustancia se encuentra por ejemplo en chicles
saborizados y en tabaco de mascar. El principio activo que
causa la alteración es el ácido glicirrinico que inhibe la
accion de la enzima 11-beta-hidroxi esteroideo-dehidrogenasa
la cual es necesaria para la conversión de cortisol en
cortisona en los tejidos periféricos. Como consecuencia de
la inhibición de esta enzima se produce un aumento del
cortisol, el cual a diferencia de la cortisona, tiene una
alta afinidad por los receptores mineralocorticoides.
Se produce este mismo cuadro en un raro trastorno
genético, donde hay una mutación de la enzima nombrada.
Este ha sido descripto en aproximadamente 55 pacientes que
se presentaron en su mayoría con hipertensión arterial
severa de comienzo juvenil. A pesar de que por la
alteración fisiopatológica sería útil el tratamiento con
Dexametasona, este no ha sido uniformemente útil,
recomendándose la utilización de espironolactona, dietas
hiposódicas y suplementos de potasio.El diagnóstico puede
sospecharse por un aumento del cociente cortisol
/cortisona, y confirmarse mediante estudios genéticos.
Siguiendo con este grupo tenemos al “Síndrome de Liddle”
que es un raro trastorno autonómico dominante, que remeda
a un Hiperaldosteronísmo, aunque las concentraciones de
renina y Aldosterona están ambas disminuidas. Se debe a un
defecto en los genes que codifican las subunidades beta y
gamma del canal epitelial de sodio del tubulo colector
renal, se produce una activación del mismo con aumento de
la reabsorción de sodio y de la excreción de potasio e
hidrogeno.
Por último, otros trastornos dentro de este grupo incluyen
a Síndromes de cushimg severos producidos generalmente por
secreción paraneoplásica de adrenocorticotrofina, y
tumores productores de desoxicorticosterona.
Para realizar los estudios necesarios en el diagnostico
diferencial de todos estos síndromes nombrados que se
pueden presentar ante un cuadro de Hiperaldosteronísmo
primario, tenemos un algoritmo utilizado en la clínica
mayo: donde el primer estudio recomendado es la tomografía
de las glándulas suprarrenales. Si se presentan con un
aspecto normal, macronodular o con masas bilaterales deben
considerarse dos opciones, si la probabilidad de un
adenoma es baja debería considerarse el screening para
“aldosteronismo remediable con glucocorticoides” , antes
de rotular la enfermedad como hiperplasia idiomática. En
cambio si la sospecha de adenoma es alta debería tomarse
una muestra de Aldosterona de ambas venas suprarrenales.
Si los resultados no muestra lateralización, volvemos al
punto donde debe considerarse el Hiperaldosteronísmo
remediable con glucocorticoides, en cambio se los valores
son mucho mayores de un lado se considerara el diagnóstico
de adenoma. Ahora bien, en el otro caso tenemos los
enfermos que presentan un nódulo unilateral hipodenso,
aquí si el paciente es mayor de 40 años se sugiere
realizar la medición de Aldosterona en venas adrenales y
seguir con los pasos diagnóstico ya nombrados. En cambio
si es un paciente menor de 40 años, puede considerarse
como adenoma, sin más estudios.
Para terminar con los cuadros de Hiperaldosteronísmo nos
quedan por último los secundarios, denominados así ya que
en ellos esta aumentada invariablemente la renina, y
secundaria a ella la Aldosterona.
Las causas de aumento de renina pueden ser a su vez
secundarias a una disminución del flujo renal, o primarias
como en el caso del “reninoma”, o tumor productor de
renina.
Este último fue descripto por primera vez en 1967, y se
han reportado desde entonces más de 50 casos. Se trata de
un tumor de las células yuxtaglomerulares , y se debe
sospechar cuando tenemos un Hiperaldosteronísmo similar al
producido en la hipertensión vasculorrenal, pero
llamativamente no se encuentran alteraciones en las
arterias renales estudiadas por arteriografía, Hay que
tener en cuenta que puede no evidenciarse una
lateralización de la actividad de renina plasmática,
excepto que se cateterice el segmento correspondiente
donde se localiza el tumor. Este tiene en general un
tamaño entre 2 y 3 cm, se ubica periféricamente,
subcapsular, y es hipo o avascular. En la tomografía se
visualiza isodenso sin contraste e hipodenso cuando se
utiliza este último. Cuando se realiza angiografía debe
buscarse en la fase capilar de la misma. El diagnóstico es
importante, debido a que cura con la resección del tumor o
la nefrectomía, produciéndose la normalización de la
presión arterial en más del 75% de los casos. Es
interesante nombrar que se han reportado casos donde se
encontró este tumor en tejidos distintos al riñón, como el
ovario en la mujer. Y creo que es un diagnóstico
interesante a tener en cuenta en nuestro paciente.
Otras causas de Hiperaldosteronísmo secundario son los
estados asociados con edemas, como los que se presentan en
la insuficiencia cardiaca, el síndrome nefrótico y la
cirrosis. Sin embargo no me voy a detener en estas
patologías debido a los hallazgos clínicos de nuestro
paciente, que no presenta edemas. También podemos nombrar
los estados de hiperaldosteronismos presentes en los
síndromes de Bartter y Giedman, secundarios a una
alteración en el transporte tubular de iones, los cuales
se presentan carcacterísticamente con normotensión, por lo
cual tampoco me voy a detener en ellos.
Por último, encontramos al Hiperaldosteronísmo que se
presenta en la hipertensión renovascular, la cual
excluyendo la obesidad y el consumo de alcohol, es la
causa más frecuente de hipertensión arterial secundaria.
La incidencia de la hipertensión renovascular es variable
según los distintos grupos estudiados. En poblaciones con
hipertensión arterial leve constituye menos del 1% de los
casos, mientras que en grupos con hipertensión arterial
severa llega a ser responsable del 10 al 45% del total.
Debe ser sospechada en pacientes con hipertensión arterial
severa o refractaria al tratamiento, en pacientes jóvenes,
teniendo en cuenta que en la enfermedad bilateral puede
estar presente una creatinina aumentada con valores
cercanos a 1,5 mg/dl. Todas estas características,
presentes en nuestro paciente. Además, debe ser tenida en
cuenta cuando se produce un aumento pronunciado de la
presión arterial en pacientes previamente hipertensos
estables o cuando se presenta una brusca elevación de
creatinina plasmática luego de tratamientos con
inhibidores de la enzima de conversión de angiotensina y
en pacientes con hipertensión arterial severa que
presentan arterosclerosis difusa. En el examen físico se
puede encontrar un soplo sísto-diastólico abdominal y en
los estudios complementarios se puede ver en muchos casos
asimetría del tamaño renal.
No nos extenderemos en la fisiopatología de esta
enfermedad, sabemos que hay una primera fase dependiente
del aumento de renina y una segunda fase que es
consecuencia de los efectos de la hipertensión en el riñón
contralateral sano y dependiente de la retención
hidrosalina. Con respecto a la etiología, en ancianos la
causa más frecuente es la arteriosclerosis a la cual no me
voy a referir y en pacientes jóvenes como en nuestro caso
es la displasia fibromuscular. Esta tiene un predominio en
las mujeres, se producen un grupo heterogéneo de lesiones
que pueden afectar las tres capas de la pared vascular
teniendo una extensión generalmente mayor que la
enfermedad arterosclerótica y frecuentemente es bilateral.
Otras causas menos frecuentes que parecen menos probables
en nuestro paciente que podrían ser responsables de
hipertensión renovascular son: las esclerodermia, la
panarteritis nodosa, la embolia, la disección aórtica,
entre otras. Sí voy a considerar más adelante otra
etiología que es la compresión arterial extrínseca.
En el presente no hay un método lo suficientemente exacto,
no invasivo (serológico o radiológico) que si es negativo
excluya completamente la estenosis arterial renal. Así, la
sospecha clínica de la presencia o no de insuficiencia
renal es el principal determinante del tipo de e
valuaciones. En los pacientes con función renal normal, o
cerca de ella como en nuestro caso, se considera que los
pacientes de alto riesgo deberían realizarse angiografía
con sustracción digital; sin embargo, la tomografía
espiral y la angioresonancia son test mínimamente
invasivos con una eficacia comparable a la primera, tiene
mayor eficacia para enfermedad proximal por eso un
resultado negativo no excluye un compromiso intrarrenal.
En los pacientes con riesgo moderado se recomienda la
tomografía espiral, la angioresonancia y la ecografía
doppler, los cuales si son negativos hacen altamente
improbables la existencia de enfermedad renal vascular
mientras que si son positivos deberán ir seguidos de
arteriografía, en caso de enfermedad unilateral, o del
dosaje de renina en ambas venas renales si la enfermedad
es bilateral. Por último, en pacientes de bajo riesgo no
están indicados los estudios ni siquiera los no invasivos.
Creo que son necesarios los resultados de los estudios
pendientes en cuanto a la actividad de renina plasmática y
la concentración de Aldosterona para definir la
metodología a seguir en nuestro paciente como así también
es importante el resultado de la ecografía doppler de
vasos renales que también ha sido solicitada.
Si bien las patología que he nombrado hasta ahora pueden
justificar la hipertensión arterial no explican la
totalidad de los hallazgos en nuestro paciente.
Otra de las causas relacionada con la hipertensión
secundaria que creo interesante destacar como diagnóstico
diferencial en nuestro caso es el feocromocitoma. Esta es
una neoplasia infrecuente en una serie que estableció el
diagnóstico del mismo en uno de cada trecientos pacientes
evaluados. Estas células, producen, almacena y secretan
catecolaminas y otros péptidos que son responsables de las
características clínicas. Suelen encontrarse en la
glándula suprarrenal pero también pueden originarse a
partir de células cromafines situadas en ganglios
simpáticos o en sus proximidades (paragangliomas). La
tríada característica se compone por cefaleas -
taquicardia y sudoración. Aproximadamente el 50% presente
hipertensión arterial paroxística y el resto una
hipertensión arterial similar a la esencial. Otros
síntomas descriptos que se hallan presentes en nuestro
paciente son la palidez la pérdida de peso, hipercalcemia,
aumento de la enzima láctico dehidrogenasa y dolor
abdominal que puede estar asociado con náuseas y vómitos.
Los síntomas pueden ser desencadenados por distintos
estímulos que desplacen el contenido abdominal. La llamada
“regla de los diez” referida a esta patología se presenta
en niños, el 10% son malignos, el 10% extraadrenales y el
10% bilaterales. hay sindromes familiares asociados a
feocromocitomas como son: la neoplasia endócrina múltiple
IIa, IIb, el síndrome de Von Recklinhausen, síndrome de
Von Piel-Lindau y el síndrome de Sturge Weber. La
importancia de esto radica en la vigilancia clínica que se
debe tener para síntomas y signos asociados con estas
patologías y saber que se recomienda el screening genética
para las mismas cuan do se diagnostican feocromocitomas en
pacientes menores de 21 años, como en nuestro caso, cuando
hay enfermedad bilateral adrenal, cueando hay historia
familiar de feocromocitoma o paraganglioma y cuando se
encuentra paragangliomas múltiples. Estos últimos pueden
hallarse en diferentes sitios aunque no es común es en
áreas para aórticas superiores por debajo de el diafragma.
El diagnóstico se basa en la sospecha clínica y en la
medición de catecolaminas plasmáticas y urinarias así como
de sus metabolitos urinarios las cuales son diagnósticas
en el 95% de los pacientes con síntomas. La excreción
urinaria d metanefrinas es el test más usado debido a que
está menos influenciado por la ingesta de drogas y
alimentos y aparentemente es el más sensible. cuando los
valores no son diagnósticos y la sospecha clínica continúa
siendo elevada se puede realizar un test supresión con
clonidina que además puede ser útil para diferenciar los
falsos positivos. Dentro de los testa radiológicos la
resonancia y la tomografía son usados en primera
instancia. Esta última tiene una sensibilidad de 91& para
tumores mayores de 2cm. y más del 40% de los casos extra
suprarenales no se localizan por tomografía. Asimismo,
tiene una especificidad del 70% por la altas prevalencia
de incidentalomas. En resonancia magnética son
marcadamente hiper intensos en la secuencia T2. Si estos
estudios son negativos pero la sospecha clínica es alta se
debe realizar una centellografía con
metayodobencilguanidina. Las muestras selectivas de venas
adrenales raramente son requeridas y están reservadas para
centros expertos en feocromocitomas y para pacientes c on
enfermedad de Von Hippel-Lindau los cuales frecuentemente
tienen enfermedad bilateral.
El tratamiento es quirúrgico tanto en enfermedad uni como
bilateral y si se presentan lesiones metastásicas deben
ser resecadas si es posible. En tumores agresivos, la
quimioterapia con ciclofosfamida, vincristina y
dacarbazina han dado buenos resultados aunque no
curativos.
Creo que este es un diagnóstico a tener en cuenta en
nuestro paciente debido a los hallazgos clínicos
mencionados. Por último quería señalar la asociación de
feocromocitoma con aldosteronismo secundario por
compresión de la arteria renal debido al mismo tumor o a
bandas fibrosas peritumorales, así como también por las
catecolaminas liberadas localmente que pueden llevar a
episodios de vasoconstricción intensa y, eventualmente, en
forma crónica, podrían llevar a fibrosis vascular. En
casos donde se constataron estas enfermedades saciadas se
ha documentado la resolución de la estenosis luego del
tratamiento quirúrgico del feocromocitoma. Por eso me
parece importante destacar que cuando una masa tumoral
adrenal es detectada la posibilidad de una estenosis
arterial renal coexistente debe ser considerada y
viceversa cuando encontramos una estenosis arterial por
arteriografía debe considerarse como causa probable una
compresión extrínseca..
Otras causas que podrían explicar la hipertensión arterial
por comprensión arterial y aldestoronismo secundario y el
dolor abdominal de nuestro paciente son los tumores
retroperitoneales dentro de los cuales tenemos los tumores
de células germinales, seminomas y no-seminomas, y los
sarcomas. Sin embargo, debido a que tenemos una
tomografía, aunque sin contraste, que no evidencia
lesiones ocupantes de espacio al retroperitoneo parecen
diagnósticos más alejados. Para terminar, se podría
mencionar como una causa de hipertensión arterial en un
paciente joven la coartación de aorta en la cual se
produce hipertensión por obstrucción del flujo donde
eventualmente también puede contribuir a la misma la
activación del eje renina-angiotensina debido a la
isquemia renal. Sin embargo, nuestro paciente no presten a
diferencias marcadas entre los miembros superiores e
inferiores ni pulsos disminuidos en los miembros
inferiores.
Creo que la hipertensión arterial de nuestro paciente
podría estar asociada,
entonces, a un hiperaldosteronismo primario o secundario a
pesar de los bajos valores de potasio en la orina de 24hs.
por las consideraciones antes explicadas. De todas manera,
como mencioné antriormente, este diagnóstico no explicaría
todos los hallazgos clínico s por lo que creo que deben
realizarse estudios para descartar enfermedad tumoral como
feocromocitoma o paragangliomas asociados o no a
Hiperaldosteronísmo secundario. Para el estudio de
Hiperaldosteronísmo están pendientes el resultado de la
actividad de renina plasmática y angiotensina las cuales,
si dan valores relacionados a Hiperaldosteronísmo
primario, me parece interesante guiarnos por el algoritmo
sugerido por la Clínica Mayo antes explicado. En cambio,
si sus valores orientan a un hperaldosteronismo secundario
sugiero evaluar la posibilidad de hipertensión
renovascular para la cual está pendiente la ecografía
doppler que en caso de ser negativa si la sospecha clínica
es elevada consideraría realizar una angiografía. También
dentro de este grupo de aldosteronismo secundario buscaría
en los estudios por imágenes lesiones compatibles con
reninoma. En cuanto al diagnóstico de feocromocitoma si
los datos bioquímicos ya solicitados son positivos para
esta patología repetiría una tomografía con contraste y/o
una resonancia magnética y si estos métodos por imágenes
fueran negativos consideraría realizar una centellografía
con metayodobencilguanidina y en caso de que los hallazgos
bioquímicos sean negativos consideraría también realizar
un test de estimulación con clonidina. Por último,
sugeriría realizar un ecocardiograma para evaluar la
función ventricular y descartar otras patologías como
coartación de aorta y repetiría la tomografía de abdomen
con distensión gástrica por el hallazgo en el estudio sin
esta última de engrosamiento aparente de la pared gástrica
y la realizaría también por contraste para evaluar la
pequeña imagen hiperdensa en el parénquima renal que fue
informada inicialmente compatible con quiste simple
complicado con hemorragia.
|
|
|
Discusión |
|
La discusión de este seminario se
llevó a cabo el jueves 9 de diciembre, y
estuvo a cargo de la
Dra.
Priscila
Giavedoni. |
|
| |
|
Imágenes |
 |
 |
|
|
|
Clic para ampliar |
|
|
| |
|
Electrocardiograma |
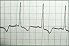 |
|
|
|
Clic para ampliar |
|
|
|
|
|