|
CLASIFICACION
DE LA FA
Se han propuesto
diferentes esquemas de clasificación, actualmente se
realiza de acuerdo a su duración y persistencia
[8].
Esto tiene importancia debido a los esquemas
terapéuticos que pueden implementarse.
La FA
aguda
es definida como un episodio que dura menos de 48 horas.
La FA
paroxística
está caracterizada por episodios intermitentes,
recurrentes (más de dos episodios) y que resuelven
espontáneamente, generalmente dura menos de 48 horas y
por definición no debe permanecer más de 7 días, o
persistente
cuando dura más de 7 días y una intervención terapéutica
es requerida para restaurar el ritmo sinusal. La FA
permanente
es considerada cuando el ritmo sinusal no es reinstalado
después de la cardioversión. La FA
crónica
es un término amplio y se aplica cuando no existe
posibilidad de mantener el ritmo sinusal
[9].
La morbilidad
de la FA está relacionada con los efectos adversos de la
respuesta ventricular rápida, la pérdida de la
contracción auricular y la formación de trombros
intrauriculares. Esto último predispone o contribuye al
riesgo de padecer un stroke embólico. En EEUU el 15% de
los stroke son atribuidos a la FA
[10].
La fisiopatología del tromboembolismo en la FA es
compleja e involucra factores relacionados con el
éstasis sanguíneo en la aurícula izquierda (AI)/apéndice
AI, disfunción endotelial e hipercoagulabilidad
sistémica y probablemente local. La disfunción
contráctil y la dilatación AI, especialmente del
apéndice, son las fuentes embolígenas de la mayoría de
los accidentes cerebrovasculares, aunque otras zonas
como la aorta, carótida y cerebro contribuyen en un
tercio a un cuarto de los eventos
[11].
ESTRATIFICACION DE RIESGO
La mortalidad en la FA es del
doble cuando se la compara con las personas en ritmo
sinusal. Actualmente en el mundo desarrollado la
mortalidad cardiovascular está disminuyendo, pero
paradójicamente, desde las últimas décadas la misma
asociada al stroke permanece estable
[12]
y la FA es un importante predictor independiente de
riesgo de stroke embólico. En el estudio Framingham
[13]
el riesgo anual de stroke está relacionado con la edad y
se incrementa del 1,5% anual entre 50-59 años hasta el
23,5% en los ancianos (80-89 años).
La creación de
una clasificación de riesgo es para realizar guías de
tratamiento y toma de decisiones, poniendo la atención
en los factores que incrementan la probabilidad de
eventos clínicos.
El análisis de
los ensayos de prevención del stroke, tanto primaria
como secundaria, revela que la edad avanzada, historia
de hipertensión arterial, diabetes, ataques isquémicos
transitorios o stroke previos y disfunción ventricular
izquierda son predictores de alto riesgo de presentar un
evento cerebrovascular.
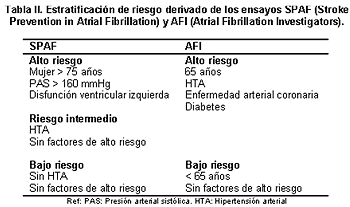
El AFI (Atrial
Fibrillation Investigators) fue un estudio que reunió 5
grandes trials randomizados en pacientes con FA y
terapia anticoagulante. Estos investigadores realizaron
un análisis multivariable para definir predictores de
stroke. Este análisis demostró que una variedad de
factores de riesgo incrementaban el mismo en más del 5%
por año y la terapia anticoagulante lo reducía en
aproximadamente 3 veces. En paralelo, los investigadores
del SPAF (Stroke Prevention in Atrial Fibrillation)
evaluaron el riesgo de presentar un stroke
[14]
y demostraron resultados similares (tabla II).
Recientemente
se ha propuesto una nueva clasificación, denominada
CHADS2
[15]
(acrónimo en inglés de las letras que la incluye)
incorporando características del SPAF y AFI. En esta
clasificación se asigna a cada factor de riesgo el valor
de 1 o 2, alcanzando así en un paciente individual una
estratificación numérica del riesgo de stroke (tabla III).

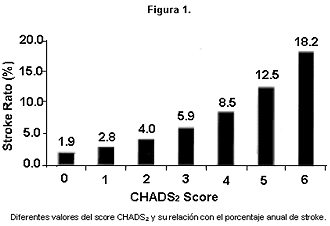
El riesgo de
stroke asociado a un valor alto de CHADS2 (figura 1) fue
demostrado en EEUU usando un Registro Nacional de FA
[16],
de todas maneras más datos son necesarios para indicar
si este algoritmo es suficiente para la estratificación
de riesgo o si se deberán incluir otros factores. Está
en estudio evaluaciones prospectivas sobre este
algoritmo.
Muy
recientemente fue publicada una nueva estratificación de
riesgo basada en un estudio poblacional (Framingham
Heart Study) para predecir el riesgo de stroke o muerte
a 5 años
[17].
Una estimación absoluta de stroke fue determinado sobre
los clásicos factores de riesgo (edad, hipertensión
arterial, sexo femenino, stroke previo o accidente
isquémico transitorio y diabetes) a quienes se les
asignó un puntaje, y un score total fue realizado para
la estimación de riesgo individual. El estudio
claramente demostró que uno o más de estos factores
predicen un alto riesgo de padecer stroke. |